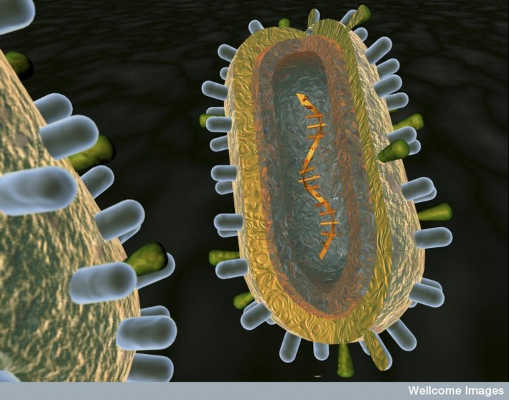
 En konstnärs återgivande av virusets anatomi. Anna Tanczos / Wellcome Images, CC BY-NC-ND
En konstnärs återgivande av virusets anatomi. Anna Tanczos / Wellcome Images, CC BY-NC-ND
Ingen vill fånga influensan, och den bästa försvarstjänsten är säsongsinfluensavaccinet. Men att producera ett effektivt årligt influensaslag är beroende av att exakt förutsäga vilka influensastammar som sannolikt kommer att infektera befolkningen under en viss årstid. Det kräver samordning av flera hälsocentraler över hela världen eftersom viruset reser från region till region. När epidemiologer har avgjort sig på målinfluensastammar, växlar vaccinproduktionen till hög växel; det tar ungefär sex månader att generera mer än 150 miljoner injicerbara doser nödvändig för den amerikanska befolkningen.
Hur bra fungerar det årliga influensavaccinet?
Att producera ett effektivt årligt influensaslag beror på att exakt förutsäga vilka influensastammar som sannolikt kommer att infektera befolkningen under en viss årstid. CDC genomför observationsstudier varje år för att beräkna "vaccin effektivitet" för det årets skott.
Felaktig eller ofullständig epidemiologisk prognos kan ha stora konsekvenser. I 2009, medan tillverkare, inklusive MedImmune och Sanofi Pasteur, förberedde vacciner mot de förväntade stammarna, an ytterligare influensastam, H1N1framkom. Det beredda vaccinet skyddar inte mot denna oförutsedda belastning, vilket orsakar panik över hela världen och över 18,000-bekräftade dödsfall - sannolikt bara en bråkdel av det sanna talet, uppskattas att överstiga 150,000. Bättre sent än aldrig, producerades ett vaccin slutligen mot H1N1, vilket krävde ett andra influensavirus det året.
Med tanke på att influensa har orsakat majoriteten av pandemier under de senaste 100-åren - inklusive 1918-influensan som resulterade i så många som 50 miljoner dödsfall - Vi är kvar med frågan: Kan forskare producera ett "universellt" vaccin som kan skydda mot olika influensastammar, en som inte kräver årliga förutsägelser av epidemiologer och ett årligt skott för dig?
Vacciner präster immunsystemet för att slåss
Vid det 18th århundradet, och förmodligen mycket tidigare i historien, var det allmänt känt att a Överlevare av smittkoppor skulle inte komma ner med det igen vid efterföljande exponering. På något sätt fick infektion immunitet mot sjukdomen. Och folk erkände att mjölkkvinnor som kom i kontakt med koxdrivna nötkreatur också skulle skyddas från smittkoppor.
I de sena 1700-erna, bonde Benjamin Jesty inokulerade sin familj med cowpox, immuniserar dem effektivt mot smittkoppor, trots framtida exponering. Läkare Edward Jenner katapulterade mänskligheten till en ny tid av immunologi när han lånade vetenskaplig trovärdighet till förfarandet.
Så om en inokulering av kox eller en exponering för (och överlevnad av) koppor ger en decades värd eller ens livslång immunitet, varför uppmanas personerna att få influensavaccin varje år?
Svaret ligger i hur snabbt influensavirusanatomin förändras. Varje virus består av ett grovt sfäriskt membraninkapsling som ständigt muterar genetiskt material. Detta membran är peppared med två typer av "spikes": hemagglutinin, eller HA, och neuraminidas, eller NA, var och en består av en stam och ett huvud. HA och NA hjälper viruset med infektion genom att binda till värdceller och förmedla virusets inträde i cellen och så småningom dess utgång.
Vacciner framkallar vanligen antikroppar som riktar sig mot dessa två molekyler. När en gång injiceras får en persons immunsystem att fungera. Specialiserade celler samlar vaccinmolekylerna som inkräktare; Andra celler genererar sedan antikroppar som kommer att känna igen de främmande molekylerna. Nästa gång de samma invaderarna dyker upp - oavsett om de är i form av samma vaccin eller virusstammarna som det efterliknade - känner kroppens immunceller igen dem och bekämpar dem, förhindrar infektion.
För vaccinutvecklare är en frustrerande egenskap av influensas mutationsgenom hur snabbt HA och NA förändras. Dessa ständiga förändringar är vilka som skickar dem tillbaka till ritbordet för nya vacciner varje influensasäsong.
Olika metoder för att designa ett vaccin
Smittkoppsvaccinen var den första som använde vaccinologins "empiriska paradigm" - samma strategi som vi i stor utsträckning använder idag. Det är beroende av ett försök-och-fel-tillvägagångssätt för att efterlikna immuniteten som induceras av naturlig infektion.
Med andra ord tror vaccinutvecklare att kroppen kommer att montera ett antikroppssvar på något i ympningen. Men de fokuserar inte på vilken specifik lapp av viruset som orsakar ett immunsvar. Det spelar ingen roll om det är en reaktion på en liten lapp av HA som till exempel många stammar delar. När man använder ett helt virus som utgångsmaterial är det möjligt att få många olika antikroppar som känner igen många olika delar av viruset som används i vaccinet.
Det säsongsbetonade influensaskottet passar vanligtvis i detta empiriska tillvägagångssätt. Varje år bedömer epidemiologer vilka influensastammar som sannolikt kommer att infektera populationer, som vanligen löser sig på tre eller fyra. Forskare dämpar eller inaktiverar sedan dessa stammar, så att de kan fungera som imitationer i det årets influensavaccin utan att ge mottagarna den fullblåsta influensan. Förhoppningen är att en persons immunsystem kommer att reagera på vaccinet genom att skapa antikroppar som riktar sig mot dessa stammar. då när han eller hon kommer i kontakt med influensan väntar antikropparna på att neutralisera dessa stammar.
Men det finns ett annat sätt att designa ett vaccin. Det kallas för rationell design och representerar ett potentiellt paradigmeskift i vaccinologi.
Målet är att designa någon molekyl - eller "immunogen" - som kan orsaka effektiva antikroppar att produceras utan att kräva exponering för viruset. I förhållande till aktuella vacciner kan det manipulerade immunogen till och med möjliggöra mer specifika svar, vilket innebär att immunsvaret riktar sig mot specifika delar av viruset och större bredd, vilket innebär att det kan rikta sig mot flera stammar eller till och med relaterade virus.
Denna strategi fungerar för att rikta specifika epitoper eller virusfläckar. Eftersom antikroppar arbetar genom att känna igen strukturer, vill designarna underbygga immunsystemets strukturella egenskaper hos de immunogener som de har skapat. Därefter kan forskare utforma kandidatvacciner med dessa strukturer i hopp om att de kommer att provocera immunsystemet för att producera relevanta antikroppar. Denna väg kan låta dem samla ett vaccin som framkallar ett mer effektivt och effektivt immunsvar än vad som skulle vara möjligt med den traditionella test-och-felmetoden.
Lovande framsteg har gjorts i vaccindesign för respiratorisk syncytialvirus med hjälp av detta nya rationella paradigm, men ansträngningar är fortfarande på gång för att använda detta tillvägagångssätt för influensa.
Mot ett universellt influensavaccin
Under de senaste åren har forskare isolerat ett antal potenta, infleunza-neutraliserande antikroppar som produceras i våra kroppar. Medan antikroppssvaret mot influensa är främst riktad mot HA spikes huvud, flera har hittats det mål HAs stam. Eftersom stammen är mer konstant över virala stammar än huvudet, kan detta vara influensas Achilleshäl och antikroppar som riktar sig mot denna region kan vara en bra mall för vaccindesign.
Forskare arbetar med ett antal tillvägagångssätt som kan leda till att kroppen producerar dessa antikroppar av intresse innan de smittas. En strategi, som kallas nanopartikeldisplay, innefattar att designa en molekyl som innehåller en del av viruset. I laboratoriet kunde forskare fästa en kombination av HA- och NA-partiklar på utsidan av en sfärisk nanopartikel som i sig är kapabel att orsaka ett immunsvar. När det injiceras som en del av ett vaccin, kan immunsystemet "se" dessa molekyler och med lycka producera antikroppar mot dem.
En av de stora frågorna som behöver besvaras är vad exakt ska visas på utsidan av dessa nanopartiklar. Vissa strategier visar olika versioner av fullständiga HA-molekyler, medan andra bara innehåller stammar. Medan fler data på människor behöver samlas in för att validera dessa tillvägagångssätt, används data från djurstudier med Immunogener som är stam-bara är uppmuntrande.
Med den nuvarande tekniken kan det aldrig vara ett "ett och gjort" influensaviljat. Och epidemiologisk övervakning kommer alltid att vara nödvändig. Det är emellertid inte otänkbart att vi kan flytta från en en gång per år till ett tillvägagångssätt en gång per 10-år, och vi kan vara inom några år av att vara där.
![]()
Om författaren
Ian Setliff, Ph.D. Student, program i kemisk och fysisk biologi, Vanderbilt Vaccine Center, Vanderbilt University och Amyn Murji, Ph.D. Student, Institutionen för mikrobiologi och immunologi, Vanderbilt Vaccine Center, Vanderbilt University
Den här artikeln publicerades ursprungligen den Avlyssningen. Läs ursprungliga artikeln.
Relaterade böcker:
at InnerSelf Market och Amazon






















